- Виды ушных заболеваний
- Причины
- Симптомы
- К какому врачу обратиться?
- Методы диагностики
- Информативное видео Заболевания уха, горла и носа
- Отит
- Лабиринтит (внутренний отит)
- Наружный отит
- Средний отит
- Евстахиит
- Синусит
- Причины возникновения болезни
- Лечение
- Не тяните с тиннитусом
- Сделайте потише
- Прочие заболевания
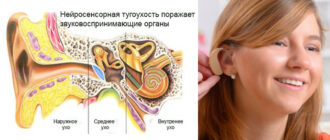
- Нейросенсорная тугоухость
- Каждый слышит, как он дышит
- «В каком ухе у меня жужжит?»
- «Есть звон, да не знаю, где он»
- Шум в ушах при беременности
- Лечение шума в ушах и голове
- Адгезивный отит
- Острый отит (перфоративный, гнойный)
- Отит хронический
- Отосклероз
- Глухонемота
- болезни ушей у человека
- Методы исследования уха.
- Лечебные мероприятия
- Отиты и тимпаниты
- Основные причины, вызывающие болезни уха.
- Серная пробка
- Прогноз
- Последствия и осложнения
- Профилактика
- Диета
Виды ушных заболеваний
Ухо состоит из наружного слухового прохода, ушной раковины и внутреннего уха, болезни могут начаться по разным причинам, иногда затрагивают сразу несколько отделов.
Основные виды ушных болезней:
- Патологии невоспалительного характера – отосклероз, болезнь Меньера, вестибулярный неврит, чаще всего имеют генетическое происхождение, хронический характер.
- Инфекционные заболевания – эти болезни лидируют среди ушных патологий, чаще всего их диагностируют у детей, поскольку у них слуховой проход короче, нежели у взрослых, инфекции распространяется быстро. В эту группу входят все виды отита.
- Грибковые инфекции (отомикозы) – условно-патогенные грибы могут поразить любой отдел органов слуха, болезнь чаще всего развивается на фоне травм, снижения иммунитета, онкологических болезней, после оперативного вмешательства, при нарушении обмена веществ.
- Ушные травмы – чаще всего встречаются у детей и спортсменов. В эту группу относят повреждение раковин во время удара, ушиба, укуса, наличие инородных тел в ушном проходе, ожоги, баротравмы. Отдельное место занимает отгематома – кровоизлияние между надкостницей и хрящом, при котором начинается процесс нагноения тканей.
Заболевания могут протекать как самостоятельная болезнь, или в виде осложнений после других патологий, не связанных с ушами.
Причины
Среди главных причин заболевания ушей следует выделить:
- Ослабление иммунной системы и развитие болезнетворных микроорганизмов. Это может вызвать воспаление.
- Воспалительные процессы гортани, глотки, носа, ротовой полости. То есть, в тех органах, которые находятся в близкой связи с ухом.
- Травмы, полученные механическим, акустическим путем или же баротравмы. Они способны разорвать барабанную перепонку.
- Врожденность.
- Опухоли, которые оказывают давление на ухо, нервные окончания и стволы.
Помимо этого, к причинам можно отнести: плохое кровообращение мозга или же его травмы. На потерю слуха оказывают влияние следующие болезни уха:
- Меньера. Происходит поражение внутреннего уха, в дальнейшем это заболевание снижает слух, вызывает головокружения, тошноту.
- Неврит преддверно-улиткового нерва. В последствии образуется тугоухость или же человек вовсе может лишиться слуха.
- Отосклероз. Передается по наследству. Характеризуется тем, что в среднем ухе растет кость. Данная патология способствует тугоухости, также существует вероятность лишиться слуха совсем.
Если у малыша диагностировали потерю слуха, то виной этому могут быть: краснуха, корь, паротит, которые перенесла мама в момент беременности. Также на слух влияют сбои в щитовидке и некоторые антибиотики при длительном курсе.
Симптомы
Симптомы у больных людей различаются в зависимости от вида заболевания. Самым верным признаком наличия болезни является появление болевых ощущений в ухе, которые затем могут отдавать в голову и в челюсть. Тяжелые болезни характеризуются сильной стреляющей болью.
При воспалительных процессах наблюдается ощущение заложенности, слабость, повышение температуры, выделения из уха.
Общие симптомы:
- боль;
- снижение слуха;
- головокружение;
Важно! При любом из вышеперечисленных симптомов необходимо обратиться к врачу и начать лечение.
К какому врачу обратиться?
Диагностикой и лечением ушных заболеваний занимается отоларинголог. При необходимости может потребоваться консультация дерматолога, невропатолога, эндокринолога.
Отиатр занимается проведением операций на органах слуха, сурдолог устраняет проблемы со слухом.
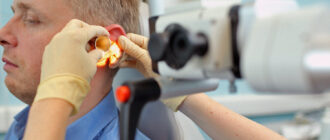
Методы диагностики
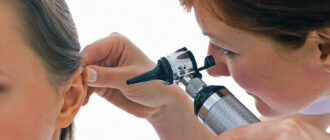
Большинство ушных заболеваний опытный специалист может диагностировать при осмотре и опросе пациента. Но если клиническая картина врачу не до конца ясна, он назначит другие методы диагностики. Приборы для исследования органов слуха можно рассмотреть на фото.
Специальная трубка для осмотра слухового канала
Методы выявления ушных заболеваний:
- отоскопия – изучение слухового прохода и барабанной перепонки при помощи специальной трубки;
- аудиометрия – измерение остроты слуха, определение слуховой чувствительности к волнам различной частоты;
- тимпанометрия – в ушной проход вводят зонд, после чего специалист измеряет объём слухового прохода, периодически изменяя давление внутри уха;
- рентген – позволяет оценить состояние структуры всех отделов органа слуха;
- КТ – метод позволяет увидеть травмы, смещение костей, выявить воспалительные и инфекционные патологии, опухоли, абсцессы;
- УЗИ – проводят для выявления новообразований, очаги инфекции, размеры и характеристики слухового прохода;
- бактериальный посев для определения эффективных антибактериальных препаратов;
- клинические, биохимические и серологические исследования крови на предмет выявления инфекционных заболеваний.
Все методы исследования безболезненны, специальная подготовка требуется только для анализов крови – сдавать их нужно на голодный желудок, последний приём пищи должен быть за 10–12 часов до исследования.
Информативное видео Заболевания уха, горла и носа
Отит
Отит – воспалительный процесс, чаще вторичного происхождения, развивающийся в наружном, среднем или внутреннем ухе. Причинами отита могут быть не только инфекционные процессы в носоглотке, но и осложнения фурункула. Если неправильно лечить болячки в ушах, то бактерии проникают в более глубокие структуры, вызывая воспаление.
Симптомы отита:
- боли в ухе;
- выделение экссудата или гноя;
- снижение слуха;
- гиперемия;
- повышение температуры;
- признаки интоксикации.
К отиту также относят:
- Мезотимпанит – хронический воспалительный процесс, поражающий средний отдел и барабанную перепонку.
- Эпитимпанит – осложнение отита, сопровождающееся загниванием костей и стенок среднего уха.
Воспалительные заболевания ушей лечатся с помощью антибиотиков для системного приема и наружного применения. Дополнительно назначают препараты для устранения неприятной симптоматики.
Список препаратов:
- Антибиотики для внутреннего приема: Азитромицин, Флемоклав, Супракс.
- Ушные капли: антибактериальные — Ципромед, Отофа, противовоспалительные – Отипакс, Отофа, гормональные – Софрадекс, Дексона.
- Обезболивающие и жаропонижающие: Ибупрофен, Нурофен, Нимесил.
В нос назначают закапывать Нафтизин, Галазолин, Виброцил, чтобы снять отечность и снизить давление с барабанной перепонки. Для укрепления иммунитета рекомендуется принимать витамин С и использовать иммуномодуляторы: Интерферон, Полиоксидоний.
Лабиринтит (внутренний отит)
Лабиринтит – это заболевание внутреннего уха воспалительного типа, при котором поражаются вестибулярные и слуховые рецепторы. Лабиринтит составляет не более 5% от всего количества диагностируемых отитов. Основные возбудители – бактерии (стафилококки, стрептококки, микобактерии туберкулеза, менингококки, пневмококки, бледная трепонема). Активировать процесс могут также вирусы паротита и гриппа.
По исходному очагу поражения и пути попадания возбудителя в улитку, различают такие формы лабиринтита:
- Тимпаногенный. Заражение распространяется через набухшие мембраны окна улитки или преддверия из средней части слухового органа при наличии там инфекции. Отток гноя усложнен, поэтому внутри лабиринта возрастает давление.
- Менингогенный. Инфицирование происходит с мозговых оболочек при различных видах менингита (туберкулезном, гриппозном, коревом, тифозном, скарлатинозном). Часто поражаются два уха, что может привести к приобретенной глухонемоте.
- Гематогенный. Заносится током крови или лимфы при таких недугах, как сифилис или эпидемический паротит. Встречается очень редко.
- Травматический. Развивается в результате повреждения инородным телом (иголкой, булавкой, спичкой) барабанной перепонки в результате неправильно совершаемых гигиенических процедур. Может возникать при черепно-мозговых травмах, осложненных переломом основания черепа.
Воспалительное заболевание внутреннего уха, симптомы:
- шум и боль в ушах;
- головокружение (проявляется через неделю-полторы после перенесенной человеком бактериальной инфекции и носит регулярный характер, длится от нескольких секунд до часов);
- снижение слуха (особенно звуков высокой частоты);
- нарушение равновесия;
- рефлекторные частые колебания глазных яблок (начинается со стороны больного органа);
- иногда рвота, тошнота, бледность, потливость, дискомфорт в зоне сердца.
При резких движениях головой, наклонах, процедурах на органах слуха симптомы усиливаются.
Из лабиринта воспалительный процесс с пораженной стороны может выйти на ствол лицевого нерва и вызвать его паралич. Признаками этого являются:
- неподвижный угол рта;
- несимметричность кончика носа;
- отсутствие складок на лбу при поднимании бровей;
- невозможность полностью закрыть глаз;
- усиленное слюноотделение;
- сухость глазного яблока;
- изменение некоторых вкусовых ощущений.
При наличии симптомов лабиринтита проводится углубленное обследование для установления точного диагноза: анализ крови, магнитно-резонансная терапия, аудиометрия, электронистагмография (изучение рефлексов глазных яблок), бактериологическое исследование. Диагностировать болезни внутреннего уха, симптомы которых неярко выражены, может отоларинголог или невропатолог.
Лечение лабиринтита можно проводить консервативным и хирургическим методами. Медикаментозная терапия применяется в случаях, когда нет гнойных образований, и недуг носит нераспространенный характер.
Прописываются антибиотики цефалоспоринового и пенициллинового ряда.
Для дегидратации организма запрещается прием жидкости (суточная норма — не более 1 литра) и соли (до 0,5 г). Принимаются глюкокортикоиды и мочегонные препараты, делаются внутривенные инъекции сульфата магния и хлорида кальция. Неприятные симптомы снимаются при помощи противорвотных (церукал), антигистаминных (фенистил, супрастил) и седативных (лоразепам, диазепам) средств. Витамины C, K, B, P, кокарбоксилаза, а также атропин внутривенно препятствуют возникновению трофических расстройств.
При осложненной гнойной форме внутреннего отита проводится удаление гноя путем общеполостной трепанации после консервативного лечения. Очень редко проводится лабиринтэктомия. Своевременно произведенное оперативное вмешательство может предотвратить диффузную форму лабиринтита и сохранить пациенту слух.
Наружный отит
Основная помощь при боли в ухе, обусловленной отитом, заключается в назначении противовоспалительной или антибактериальной терапии. Обязательно закапывают в нос сосудосуживающие капли, принимают антигистаминные препараты для уменьшения отека носоглотки.
Спорным является вопрос применения борного спирта при наружном отите. Его запрещено закапывать в ухо детям до 15 лет, беременным, в период лактации и с болезнями почек. Препарат имеет массу побочных явлений и при превышении дозировки приводит к отравлению.
В качестве альтернативы гораздо безопаснее использовать капли Отипакс, Отинум или Софрадекс. Эффект аналогичен борной кислоте, но в разы меньше вреда для здоровья.
Важно! Если болит ухо внутри с одной стороны, закапывают обязательно оба.
Средний отит
Отит среднего уха занимает второе место в списке тяжелых заболеваний ЛОР-органов после гайморита. При неправильном лечении чреват серьезными осложнениями вплоть до необратимой потери слуха. Не заметить признаки отита невозможно, так как главный симптом – острая боль в ухе высокой интенсивности.
Для лечения врач назначает антибиотики внутрь и местно, лучше всего с этой задачей справляется Кандибиотик. Продается в микроконтейнерах по 5 мл, чего достаточно для недельного курса лечения. Обязательно прием антигистаминных препаратов, жаропонижающего и обезболивающего.
Евстахиит
Распространенным заболеванием ушей считается Евстахиит, который характеризуется поражением евстахиевой трубы, которая отвечает за вентиляцию среднего уха, соединяет ушную раковину с носоглоткой. Причиной развития данного заболевания чаще выступают инфекции. Основным симптомом евстахеита является ушная боль, заложенность, снижение слуха. Болезнь может иметь односторонний или двухсторонний характер. Боль у ушах при евстахиите усиливается при любых движениях головой. В случаях, когда при данном заболевании повышается температура тела, это свидетельствует о развитии гнойного отита, который часто является осложнением евстаиита. Лечение данного заболевание комплексное и включает как прием антибиотиков, так и применение антигистаминный, противовоспалительных препаратов. Прогноз после лечения благоприятный, но только в том случаи, когда лечение проводится правильно. В случаи отсутствии правильной лечебной терапии, человек может потерять слух.
Синусит
Синусит не является заболеванием конкретно уха, но может провоцировать боль в нем. Синуситов бывает несколько видов: гайморит, фронтит и другие. При этом заболевании воспаляются слизистые оболочки гайморовых, лобных, решетчатых и клиновидных пазух.
При синуситах появляется насморк, сильная головная боль, ощущение сдавливания, боль и шум в ушах, закладывает уши, нарушение обоняния. Если запустить острый синусит, он может стать хроническим. Также данное заболевание может спровоцировать отит.
Для правильной постановки диагноза и определения воспаленных пазух проводят ряд исследований, включающих рентген, МРТ или КТ.
Причины возникновения болезни
Синуситы возникают по разным причинам.
- Простудные заболевания.
- Аллергические реакции.
- Злоупотребление назальными спреями при лечении насморка.
- Астма.
- Грибок.
- Загрязненный воздух.
- Вредные привычки типа курения.
- Врожденные анатомические особенности: строение носовой перегородки.
На большую часть факторов, провоцирующих синуситы, может повлиять сам человек.
Лечение
При острой форме синуситов следует сразу же обратиться к врачу для назначения терапии. Антибиотики назначаются, если синусит имеет микробную природу, в остальных случаях они будут бесполезны.
- Капли в нос. Их не следует использовать в течение долгого времени. Мягче всего действуют капли в нос на основе эфирных масел – Пиносол, Синуфорте. Если синусит вызван аллергией, то подойдет Виброцил или Лоратадин, Ринопронт.
- Антисептические препараты. Они уничтожат инфекцию и не допустят распространения воспаления. Обычно используют Диоксидин, Мирамистин, Фурациллин.
- Средства для промывания носа. Для лечения в домашних условиях делают раствор из воды и соли (на стакан горячей воды нужна одна чайная ложка вещества), но в аптеках можно приобрести специальные смеси: Аквамарис, Долфин.
- Антибиотики. Их применяют, если синусит вызван бактериями. В зависимости от степени поражения подбирают форму и разновидность. Наиболее часто используют Амоксилав, Ампиксид, Фузафунгин.
- Обезболивающие нестероидные препараты. К ним относятся медикаменты на основе ибупрофена. Помогут от боли в голове и ушах.
Важно! Принимать антибиотики самостоятельно нельзя. . Проколы применяются в крайних случаях, когда терапия не помогает
Грамотно сделанная операция быстро принесет облегчение, однако бывает, что она только провоцирует хроническое заболевание.
Проколы применяются в крайних случаях, когда терапия не помогает. Грамотно сделанная операция быстро принесет облегчение, однако бывает, что она только провоцирует хроническое заболевание.
Не тяните с тиннитусом
Лечение ушного шума требует исключительно индивидуального подхода. Самое главное – быстро и вовремя обратиться к врачу. Ведь длительно существующий тиннитус не только ухудшает качество жизни, но и утяжеляет течение неопознанного заболевания.
В лечении используются медикаменты (таблетки или инъекции), физиотерапия, мануальная терапия и остеопатия.
В случаях доказанного «сосудистого» ушного шума (что встречается редко) могут рекомендоваться вазоактивные («сосудистые») препараты. Если проблема в заболевании височно-нижнечелюстного сустава, требуется помощь челюстно-лицевых хирургов.
При нарушении функции слуховых труб пациенты обязательно должны регулярно выполнять гимнастику для слуховых труб (некий «фитнес для ушей») – и тут без труда самого пациента улучшить самочувствие невозможно. Одновременно с гимнастикой пациентам с тубарной дисфункцией назначают препараты, сочетающие в себе муколитическое действие и нормализующие движения ресничек мерцательного эпителия (содержат карбоцистеин, например бронхобос, карболин, мукодин).
Сделайте потише
Но иногда от шума в ушах избавиться не удаётся. Тогда остаётся лишь одно – шумомаскировка. При длительно существующем тиннитусе часто используется ношение тиннитус-маскера в сочетании с психотерапией и аутотренингом.
Тиннитус-маскеры – это устройства, построенные на основе простейшего генератора белого шума. Их цель – примешивать к шуму, который слышит внутри себя больной, звуки естественного или искусственного происхождения, перекрывающие собственную «музыку». Например, тиннитус-маскеры могут издавать звуки природы (шум водопада, дождя или прибоя), белый шум или музыку, прерывистый импульсный звук или другой звуковой сигнал. Они снижают чувствительность пациента к звону в ушах и способствуют расслаблению, снижению тревоги за счёт уменьшения контраста между тиннитусом и звуковым фоном. Шумомаскировка позволяет разгрузить психику, избежав развития невроза и панических атак.
Прочие заболевания
К этой категории относятся патологии, которые могут быть как врожденными, так и приобретенными, а также возникать по ряду провоцирующих факторов. Чтобы понять, какие это болезни, нужно рассмотреть их подробнее:
Глухонемота – врожденное заболевание, в редких случаях развивается в возрасте до 3-х лет. Причины – врожденные аномалии строения слухового аппарата из-за тяжелой беременности матери, внутриутробных инфекций, вирусных болезней, интоксикаций.
Глухота внезапная – развивается на фоне нарушений в работе кровеносной системы. Предвестниками могут стать кровоизлияние, образование тромбов, спазм кровеносных сосудов. Сопутствующие заболевания – сахарный диабет, сифилис, травмы черепной коробки, опухоли.
Неврит слухового нерва – поражение слухового нерва, вызванное атрофическими изменениями в результате инфекций, заболеваний сердца и почек, патологий внутреннего и среднего уха, отравлением токсическими веществами. Главным признаком считается шум в ушах, который может различаться по интенсивности. Ухудшение звуковосприятия происходит быстро, иногда за считаные часы, поэтому при подозрительных симптомах нужно сразу обращаться к врачу, для избежания глухоты.
Кровотечение из уха – развивается при переломе кости слухового прохода и повреждении (или разрыве) барабанной перепонки. Также может возникнуть на фоне инфекционных и гнойных заболеваний слухового аппарата.
Серная пробка – образуется по причине чрезмерной активности сальных желез. В норме ушная сера должна самостоятельно удаляться из слухового прохода, но при неправильном анатомическом строении уха или повышенной вязкости серы иногда образуются пробки. Проявляется это явление ухудшением слуха. Лечение заключается в удалении серной пробки ЛОР врачом, слух полностью восстанавливается.
Заболевания могут быть различными, как и факторы, спровоцировавшие их развитие. Залог успешного лечения без осложнений – своевременное обращение к ЛОР врачу при первых признаках патологии. Наиболее подвержены инфекционным заболеваниям ЛОР органов маленькие дети, в возрасте до 3 лет, но и взрослых эти патологии не обходят стороной.
Для снижения частоты инфекций и сохранности хорошего слуха на долгие годы нужно соблюдать профилактические меры: не допускать переохлаждения организма, одеваться по сезону, не ковырять в ушах острыми предметами, не слушать слишком громкую музыку, не игнорировать симптомы начинающейся болезни и регулярно посещать ЛОР врача для профилактических осмотров.
Нейросенсорная тугоухость
Нейросенсорная тугоухость – поражение органов, ответственных за восприятие звука. В связи с этим звук принимается слабо и в искаженном виде. Причинами могут быть:
- болезнь Меньера;
- возрастные изменения;
- травмы височной части головы;
- неврит слухового нерва.
При выявлении на ранней стадии проводится терапия лекарственными средствами, электростимуляцией, физиотерапией. В иных случаях приходится прибегать к слухопротезированию.
Каждый слышит, как он дышит
Тиннитус не всегда является патологией. Например, существуют так называемые эндогенные соматические звуки (звуки нашего организма), которые возникают при сокращении мышц, открывании-закрывании слуховых труб, движении суставов, связок, токе крови. Обычно они маскируются звуками окружающей среды (особенно удачно это происходит в шумных больших городах) и потому не вызывают беспокойства. Но когда люди оказываются наедине с собой, в полной тишине, то могут прислушиваться к своим ощущениям и ловить лёгкий шум внутри себя.
В России статистики по тиннитусу нет, но, если верить статистическим ведомствам Северной Америки и отдельных европейских стран, ушным шумом страдает до трети всего населения. В среднем – до 15% людей. У большинства этот симптом выражен неярко (1–2-я стадия), но у 1% ушной шум значимо снижает качество жизни, отнимая покой и сон.
«В каком ухе у меня жужжит?»
Обычно этот симптом люди связывают с высоким давлением и сосудистыми проблемами. Однако это далеко не самая частая причина тиннитуса.
Вообще, у всех пациентов этот симптом проявляется по-разному: шуметь может громко и тихо, с одной стороны или с обеих сразу, постоянно или время от времени. Шум бывает и одной частоты, и разной (например, прерывистым или пульсирующим). Отоневрологу важно знать все характеристики ушного шума конкретного пациента, а также его триггеры (причины возникновения и факторы, меняющие характер шума), чтобы направить диагностику в нужное русло.
Обязательными исследованиями при тиннитусе являются аудиометрия, тест функции слуховой трубы и изучение «рефлексов» мышц среднего уха. Желательно также проведение шумометрии для уточнения частоты и громкости шума. А вот столь любимое пациентами УЗИ сосудов шеи едва ли даст толковую информацию. МРТ и КТ также проводятся по строгим показаниям и требуются далеко не всегда.
«Есть звон, да не знаю, где он»
Чаще всего шум в ушах всё же не норма, а симптом болезней. Часть из них относится к лор-заболеваниям: например, так может проявляться банальная серная пробка или отит (наружный и средний), но могут и более опасные нарушения: отосклероз, опухоли слухового нерва, барабанной полости и среднего уха. Также это может быть связано с непроизвольными сокращениями мышц среднего уха и мягкого нёба, зиянием слуховой трубы или поражением височно-нижнечелюстного сустава. Но чаще проблема находится на стыке лор-заболеваний и неврологических нарушений, поэтому за её решением надо обращаться именно к отоневрологам.
Эти врачи занимаются лечением сенсоневральной тугоухости, акустической и баротравмы (частой проблемы ныряльщиков и аквалангистов), болезни Меньера – патологий, часто сопровождающихся появлением шума в ушах.
Шум в ушах при беременности
Тиннитус во время беременности довольно частое явление. Это связано с тем, что при беременности наблюдается вегетососудистая дистония со склонностью к повышению или понижению давления, токсикоз, нервные расстройства или анемия. Шум в ушах возникает периодически после физической нагрузки и переутомления, длится недолго и особого дискомфорта женщине не доставляет. Он может быть предвестником токсикоза беременности.
Обычно шум связан с увеличением количества крови и усилением ее циркуляции в связи с ростом плода. В этот период создается повышенная нагрузка на артериальные сосуды, которая после родов придет в норму. Если шумовой дискомфорт сочетаются с болью, заложенностью, выделениями из уха, то можно думать о развитии отита. В случае, когда присоединяется зуд в наружном проходе и появляются творожистые выделения с неприятным запахом, это свидетельствует об отомикозе . В любом случае следует обратиться к ЛОР-врачу и только под его наблюдением проводить лечение.
Изучив форум, посвященный этой теме, можно сделать вывод, что шум может появиться в разные сроки беременности. У многих причиной становится повышенное давление и прием Аспирин Кардио , который назначается беременным с целью разжижения крови. Многие отмечают, что шумовой дискомфорт в ухе держится 1-2 суток и исчезает бесследно. Также может появиться заложенность в одном ухе. Обычно после достаточного сна и отдыха, нормализации давления дискомфорт исчезает.
Лечение шума в ушах и голове
Шум в ушах и голове может вызывать как нарушение венозного оттока в вертебробазилярном бассейне, так и ухудшение артериального снабжения мозга. Если выявлены нарушения венозного оттока в системе вертебробазилярного бассейна убрать шум в ушах и голове можно назначением венотоников — Венорутон , Троксевазин , Детралекс . Хороший эффект дает Актовегин , как корректор нарушений микроциркуляции и курс гирудотерапии (2 раза в неделю, 7–10 сеансов). Боли в голове часто возникают после напряжения в связи с повышением тонуса мускулатуры шеи, ухудшением венозного оттока и повышением внутричерепного давления. Препараты выбора в этом случае — миорелаксанты (устраняют спазм мускулатуры) и мочегонные средства.
При наличии хронических нарушений венозного кровообращения эффект оказывают не только таблетки, но определенный образ жизни: упражнения для снятия напряжения в мышцах шеи, пешие прогулки, умеренная физическая активность, снижение веса — все эти мероприятия улучшают циркуляцию крови.
При шейном остеохондрозе , дисциркуляторной энцефалопатии и атеросклерозе сосудов головного мозга имеет место ухудшение кровообращения в мозге. В начальных стадиях пациенты жалуются на головокружение, головную боль, шум в голове и ухудшение памяти. С прогрессированием процесса (при хронической ишемии мозга) присоединяются неустойчивость при ходьбе и потеря трудоспособности. При этих заболеваниях назначаются препараты, улучшающие мозговое кровообращение, то есть ведущим направлением лечения является акцент на «сосудистый» фактор.
Как вариант можно рассматривать не только Винпоцетин, который рассматривался выше, но и Винпотропил (в его составе Винпоцетин и Пирацетам). Это таблетки от головокружения и шума, что обусловлено входящими в их состав действующими веществами. Основными эффектами Винпоцетина является расширение сосудов и нормализация метаболизма головного мозга. Пирацетам увеличивает мозговой кровоток, поэтому уменьшает выраженность головокружения и даже полностью купирует его у части больных. Циннаризин также широко применяется при сосудистых заболеваниях головного мозга в сочетании с кохлеовестибулярными расстройствами.
Больным с шумом в ушах и головокружением рекомендуется комбинация циннаризина и дименгидрината (препарат Арлеверт), применение которого на протяжении 2 месяцев дает значительное уменьшение вестибулярных симптомов и шума в ушах. Связано это с тем, что дименгидринат влияет на центральные структуры и устраняет нарушения микроциркуляции, а циннаризин воздействует на периферическое звено (лабиринт), улучшая в нем артериальный кровоток, предотвращая гибель волосковых клеток и поддерживая функции лабиринта. Данный препарат успешно применяется и при болезни Меньера.
Следующий препарат, эффективно устраняющий головокружение и шум в ушах без подавления функции лабиринта — Бетасерк. Он действует на кохлеарный кровоток и вестибулярный аппарат (центральный и периферический). Способствует улучшению кровообращения во внутреннем ухе, поэтому эффективен при кохлеарных расстройствах. Большее применение находит при болезни Меньера.
Лекарство, которое довольно давно применяется для улучшения мозгового кровообращения — Танакан . Он представляет собой экстракт из растительного сырья гинкго билоба. Содержит флавоноидные гликозиды, которые оказывают воздействие на мозговой кровоток.
Согласно экспериментальным данным, гинкголиды уменьшают вязкость крови, улучшают ее реологию (текучесть) и микроциркуляцию. Препарат регулирует тонус артериол, повышает тонус вен, обладает антиоксидантным действием. В целом, нормализует кровообращение (мозговое и периферическое) и метаболизм в нейронах мозга. Показаниями к назначению Танакана являются: головокружения, нейросенсорная тугоухость, дисциркуляторная энцефалопатия, шум в ушах и различного рода ангиопатии.
Среди препаратов гингко билоба можно назвать Билобил . Преимущества его в том, что он выпускается в дозе 40 мг и 80 мг, что позволяет легко варьировать дозу. Для контроля над шумом эффективно применение ницерголина.
При артериальной гипертензии и атеросклерозе магистральных артерий головы, помимо перечисленных препаратов, улучшающих мозговое кровообращение, требуется назначение антиагрегантов и гиполипидемических средств. Антиагрегатное действие оказывают: ацетилсалициловая кислота (дозах 75-300 мг в день) и клопидогрель (доза 75 мг в день). Повышение уровня липидов требует применения гиполипидемических средств. Наиболее часто применяется группа статинов (Симвор, Зокор , Ровакор, Медостатин, Симгал ).
Адгезивный отит
Заболевание обычно развивается при попадании жидкости в ухо и ее длительной задержке в полости среднего уха, а также при плохой проходимости слуховых труб. При развитии заболевания начинает образовываться соединительная ткань высокой плотности, спайки и сращения, снижающие воздушную проводимость звука и нарушающие подвижность слуховых косточек.
Симптомы: ухудшение слуха, которое быстро прогрессирует и может сопровождаться частым шумом в ушах.
Для лечения используют лекарственные препараты, устраняющие заболевания верхних дыхательных путей и улучшающие проходимость органов слуха. Часто применяется особый пневматический массаж барабанных перепонок, который дополняется продуванием слуховых труб. При образовании спаек в барабанную полость при помощи электрофореза вводят особые препараты (химотрипсин, лидаза), цель которых в рассасывании образованной ткани. Если заболевание не поддается консервативному лечению, могут быть применены хирургические методы.
Острый отит (перфоративный, гнойный)
Может возникнуть, как результат неправильного лечения обычного среднего отита.
Симптомы: постоянные боли в ухе нарастающего характера с повышением температуры, различные симптомы интоксикации – быстрая утомляемость, ощущение слабости, бледность, а также гнойные выделения из больного уха.
Лечение необходимо проводить в стационаре, поскольку, если нарыв за короткий срок не прорвется самостоятельно, необходимо проведение парацентеза – надреза на перепонке. Кроме этого, необходимо циклическое регулярное проведение инъекций Линкомицина или иных препаратов пенициллинового ряда, а также процедур физиотерапии и введение сосудосуживающих капель (Санорин, Галазолин, Эфедрин). При лечении возможны осложнения в виде тугоухости, мастоидита, менингита, а также перетекания заболевания в хроническую форму.
Отит хронический
При этом наблюдается постоянное ухудшение слуха и выделения из уха гнойного или слизистого характера, что может сопровождаться иными заболеваниями органов слуха или верхних дыхательных путей. Для установления диагноза обычно проводится рентгенография и посев на флору, а также на выявление чувствительности к препаратам-антибиотикам.
Методики лечения могут применяться различные, и их выбор зависит от картины заболевания. Традиционные методики сводятся к проведению местной терапии – промыванию больного уха, удалению выделений, применению дезинфицирующих средств и гомеопатических препаратов. Кроме этого могут применяться процедуры лазерной терапии, УВЧ и другие методы физиотерапии, а также грязелечение. При необходимости проводятся мелкие хирургические операции.
Отосклероз
Отосклероз – это дистрофическое заболевание, затрагивающее костную капсулу лабиринта, в которой локализуются костные новообразования. Причины возникновения недуга неясны, медики считают, что важную роль здесь играет наследственность, поскольку прослеживается заболевание в нескольких поколениях. Около 85% пациентов – женщины, у них болезнь прогрессирует при беременности и родах. Первые проявления обычно фиксируются в 20-40 летнем возрасте.
Основные симптомы – понижение слуха звукопроводящего типа и шум в ушах. Со временем может присоединяться неврит.
Тугоухость начинается с одного уха, гораздо позже подключается другое. При этом увеличенная улитка мешает нормальному движению косточек слухового аппарата.
Медикаментозное лечение способно дать лишь эффект снижения шума. Поэтому при ухудшении слышимости на 30 Дб ситуацию исправляют оперативным путем, это помогает более чем 80% пациентов. Хирургическое вмешательство заключается в установке протеза стремени поочередно в каждый слуховой орган с перерывами в полгода. В некоторых случаях единственный выход для больного – слуховой аппарат.
Глухонемота
Причиной данной патологии может выступать врожденная или приобретенная (до 3-х лет) глухота. Врожденная глухота развивается в эмбриональном периоде под воздействием вредных факторов в период беременности (вирусных заболеваний, сифилиса, токсических веществ, медикаментов, авитаминоза и др.). Наследственная форма, как правило, сочетается с пороками развития среднего и внутреннего уха.
Лечение в этом случае малоэффективно. Все усилия должны быть направлены на обучение словесной речи в специализированных учреждениях. Современные методики помогут достичь неплохой социальной реабилитации.
болезни ушей у человека
Строение уха весьма сложно – состоит слуховой аппарат из раковины уха, внешнего прохода и аппарата слухового. Этот аппарат, в свою очередь включает в себя среднее и внутреннее ухо имеющие свои функции. Наружное и средне ухо ответственны за улавливание и проводимость звуков, во внутреннем ухе имеются органы и рецепторы, ответственные за равновесие и восприятие звуков.
Болезни ушей не редкость в наше время, отоларингологи обозначили разновидности болезней ушей воспалительными, невоспалительными и грибковыми, помимо перечисленного выделяются травмы уха, что свойственно боксерам, спортсменам, занимающимся борьбой, и просто драчунам. К разряду воспалительных ушных болезней относятся отиты различной локализации и степени тяжести — самые частые из всех заболеваний ушей, по мнению отоларингологов. Отит развивается в наружной, средней и внутренней частях уха, последний называют лабиринтитом. Очень часто отиты являются осложнением какого-либо вирусного, или инфекционного заболевания и проявление его может быть в виде гнойного воспаления какого-то участка уха (фурункул), а может вовлечь в воспалительный процесс полностью слуховой аппарат. Доктора выделяют острые отиты и хронические, и последние развиваются в случае несвоевременно начатого лечения, или не до конца проведенной терапии — болезни ушей у человека.
Самолечение так же может закончится переходом острой формы болезни в хроническую с огромным «букетом» осложнений, лечить которые крайне проблематично. Первыми симптомами начала болезни врачи называют боль с зудом в слуховом проходе, в редких случаях констатируется снижение остроты слуха. Если же воспаление в ухе становится тяжелым, то можно наблюдать гиперемию ушной раковины. При воспалении уха среднего чаще всего повышается температура тела, и отмечается существенное снижение остроты слуха, присоединяется стреляющая боль в ушах, или в ухе. К проявлениям гнойного отита, помимо вышесказанных, присоединяются выделения из уха в виде гноя с кровяными прожилками. Предлагаю посетить сайт ведущей многопрофильной российской клиники EMC и прочесть на сайте статью об острых и средних отитах у детей — просто пройдите по ссылке!
Если игнорируются и эти симптомы, то можно ожидать перехода болезни в хроническую форму и даже разрыв перепонки барабанной. При вовлечении в патологический процесс внутреннего уха, констатируется нарушение фиксации взгляда, резкое падение остроты слуха с головокружением. Кстати, наружный отит часто бывает причиной начала воспалительного процесса среднего уха, а то и лабиртнтита. В случае тяжелого течения заболевания, процесс может осложниться проявлениями менингита, абсцесса мозга головного, сепсисом. Возникновение среднего отита может произойти по причине проникновения патогенной флоры в область среднего уха из носа, глотки при синуситах, ангине, тонзиллите, ОРВИ.
Очень важно вовремя начать лечение и не прерывать терапию до полного выздоровления, иначе возможен риск возникновения полной глухоты, или же паралича нерва лицевого. Ни о каком самолечении даже речи не может быть — это прерогатива отоларинголога, который после осмотра и обследований назначит терапию, согласно стадии болезни. К часто встречающимся болезням ушей относятся и невоспалительные заболевания, которые так же гарантируют досадные ощущения и симптомы
К оным относятся отосклероз, неврит нерва слухового и болезнь Meniere, или водянке лабиринта, о которых пойдет речь в следующей части статьи. Поговорим и о грибковых заболеваниях слухового аппарата, названные отомикозами, об их причине возникновения и симптомах — болезни ушей у человека.
Методы исследования уха.
Наружный осмотр и пальпация уха. В норме пальпация уха безболезненна, при воспалительных поражениях появляется боль.
Отоскопия производится при помощи ушной воронки, при воспалительных заболеваниях возникают изменения слухового прохода, можно увидеть различное отделяемое, корочки, расчесы, при различных поражениях изменяется и барабанная перепонка (в норме она должна быть серого цвета с перламутровым оттенком).
Определение проходимости слуховых труб. Это исследование основано на продувании и прослушивании шума воздуха, проходящего через слуховую трубу пациента, последовательно выполняют 4 способа продувания, для определения степени проходимости слуховой трубы.
Первый способ, способ Тойнби, позволяет определить проходимость слуховых труб при совершении глотательного движения, выполненного при закрытом рте и носе.
Второй способ, способ Вальсальвы, делается глубокий вдох, а затем производится усиленное надувание при плотно закрытом рте и носе, при заболеваниях слизистой оболочки слуховых труб, этот опыт не удается.
Третий способ, способ Политцера, и четвертый способ – продувание слуховых труб при помощи катетеризации, кроме диагностических эти способы используют ещё и как лечебные.
Исследование функций слухового анализатора. Речевое исследование слуха. Исследование шепотной и разговорной речью. Врач шепотом произносит слова, сначала с расстояния 6 метров, если пациент не слышит, то расстояние сокращают на один метр и так далее, аналогично проводится исследование с разговорной речью.
Исследование камертонами, при помощи камертонов исследуют воздушную проводимость, костную проводимость. Опыты с камертоном, опыт Ринне, сравнивают воздушную и костную проводимость, положительный опыт, если воздушная проводимость в 1,5 – 2 раза выше костной, отрицательный наоборот, положительный должен быть в норме, отрицательный – при заболеваниях звукопроводящего аппарата.
Опыт Вебера, ставят звучащий камертон на середину головы и в норме пациент должен слышать звук одинаково в обоих ушах, при одностороннем заболевании звукопроводящего аппарата звук латерализуется в больное ухо, при одностороннем заболевании звуковоспринимающего аппарата звук латерализуется в здоровое ухо.
Опыт Желле, определяют наличие отосклероза. Опыт Бинга, проводится для определения относительной и абсолютной проводимости звука через кость. Опыт Федеричи, нормально слышащий человек звук камертона с козелка воспринимает более продолжительно, чем с сосцевидного отростка, при нарушении звукопроведения наблюдается обратная картина.
Исследование слуха с помощью электроакустической аппаратуры, основной задачей этого исследования является всестороннее определение остроты слуха, характера и уровня его поражения при различных заболеваниях. Они могут быть тональными, речевыми и шумовыми.
Исследование функции вестибулярного аппарата. Исследование устойчивости в позе Ромберга, при нарушениях вестибулярного аппарата, пациент упадет. Исследование по прямой линии, при нарушениях пациент отклоняется в сторону. Указательная проба, при нарушениях пациент будет промахиваться. Для определения нистагма (непроизвольные колебательные движения глаз) используют следующие пробы: пневматическая, вращательная, калорическая.
Из других методов для исследования уха применяют рентгенологический метод. В частности для выявления травматических повреждений (переломы шиловидного отростка, сосцевидного отростка височной кости), для выявления различных новообразований доброкачественных и злокачественны слухового анализатора. Для этого используют как обычную рентгенографию, так и компьютерную томографию и магнитно-резонансную томографию.
Также для исследования можно брать выделения из уха, для определения возбудителя, вызвавшего то или иное заболевание и в дальнейшем определить чувствительность его к антибиотикам для правильного лечения.
Общий анализ крови также помогает в диагностике заболеваний уха. В случаях воспалительного поражения уха, в крови будет лейкоцитоз, увеличение скорости оседания эритроцитов.
Лечебные мероприятия
Лечение воспаления среднего уха проводят в амбулаторных условиях. Врач назначает комплекс мероприятий, направленных на борьбу с инфекцией, ликвидацию отека и прочих признаков воспаления в ухе, устранение неприятных симптомов патологии. Больным с остром формой инфекции рекомендуют полный покой, легкоусвояемое питание, оптимальный питьевой режим.
Медикаменты, назначаемые пациентам с воспалением среднего уха:
- Деконгестанты уменьшают отечность тканей носоглотки и восстанавливают проходимость слуховой трубы – «Називин», «Ринонорм», «Тизин».
- Противомикробные местные средства в виде ушных капель – «Офлоксацин», «Неомицин», «Отофа».
- Капли с противовоспалительным действием из группы НПВП – «Отинум», «Отипакс».
- Комбинированные гормональные препараты с кортикостероидами, антибиотиками и НПВС в составе – «Софрадекс», «Анауран», «Полидекса».
- Антипиретические и обезболивающие средства – «Ибупрофен», «Парацетамол», «Нимесулид».
- Иммуномодуляторы для активации иммунной системы – «Имунорикс», «Исмиген», «Иммунал».
- Антигистаминные препараты устраняют отек и улучшают вентиляцию в слуховой трубе – «Супрастин», «Зодак», «Цетрин».
- Витаминные комплексы – «Витрум», «.
- Адаптогены и биостимуляторы – «Актовегин», «Элеутерококк», «Лимонник».
При гноетечении необходимо регулярно очищать слуховой проход и промывать его струей воды. Для достижения максимального эффекта можно использовать вместо воды антисептические средства, например, 3% перекись водорода. После туалета уха показано введение средств, устраняющих отек и разжижающих секрет – «АЦЦ», «Флуимуцил».
В тяжелых случаях, когда местное противомикробное лечение не дает положительных результатов, а болезнь продолжает прогрессировать, назначают системные антибиотики. Их принимают перорально или вводят внутримышечно – «Ампициллин», «Сумамед», «Клацид». Для предохранения кишечной микрофлоры применяют пре- и пробиотики – «Линекс», «Бифиформ», «Максилак». Если вовремя начать лечение и остановить дальнейшее развитие инфекционного воспаления, можно избежать разрушения перепонки и сохранить слух.
Когда консервативная терапия оказывается неэффективной, переходят к оперативному лечению. Проводят шунтирование или парацентез барабанной перепонки. Но даже такие операции не всегда сохраняют слух больным. Для продувания и прочищения слуховой трубы используют специальные катетеры, через которые вводят в ухо лекарственные средства.
На стадии восстановления рекомендовано проведение физиотерапевтических процедур – УВЧ, электрофореза, прогревания уха, СВЧ, УФО, лазеротерапии.
Средства народной медицины дополняют основное лечение. Их можно применять только с согласия лечащего врача.
- Ватный тампон, смоченный настойкой прополиса, вводят в слуховой проход. Это средство оказывает бактерицидное и заживляющее действие.
- Для прогревания уха ставят водочный компресс.
- Сок из листьев подорожника обладает дезинфицирующим и противомикробным эффектами. Его закапывают в больное ухо трижды в день.
- Полоскания носоглотки отваром лекарственных трав — календулы, шалфея, мать-и-мачехи.
- Смесь из лукового сока и льняного масла вводят в больное ухо.
- Отваром из ромашки и донника смачивают ткань и ставят компресс за ухом.
Отиты и тимпаниты
Это воспалительные заболевания, которые поражают различные отделы органа слуха. Такой диагноз в основном ставят детям и пожилым людям. Выделяют наружный, средний и внутренний отит (лабиринтит). К проявлениям болезни относятся:
- сильная пульсирующая боль, которая обостряется при движениях челюсти;
- повышение температуры;
- утомляемость, вялость;
- чувство заложенности уха.
Возможно кратковременное ухудшение слуха. Нередко наблюдается увеличение лимфатических узлов. При осложнении развивается мезотимпанит (гнойный отит) и эпитимпанит (гнойный процесс затрагивает кость).
Основные причины, вызывающие болезни уха.
В первую очередь к причинам, вызывающим поражения слухового аппарата нужно отнести факторы инфекционной природы. Вот основные из них: гемолитический стрептококк (вызывает рожистое воспаление наружного уха), синегнойная палочка (чаще всего является причиной гнойного перихондрита), стафилококк (фурункул наружного уха, острый и хронический тубоотит), стрептококк (воспаление евстахиевой трубы, средний отит), пневмококк (вызывает средний отит), плесневые грибы (вызывают отомикоз), вирус гриппа (отит) и многие другие среди которых микобактерия туберкулеза (туберкулез уха) и бледня трепонема (сифилис уха) .
Эти инфекции могут сами вызывать воспалительные поражения уха, так быть осложнениями воспалительных процессов в других органах – это и поражения пазух носа (острые и хронические фронтиты, гаймориты), в результате ангины, скарлатины, гриппа и других.
К присоединению инфекции способствуют такие факторы, как микротравмы уха, снижение местного и общего иммунитета, неправильная гигиена уха, аллергические реакции. Также эти инфекционные поражения кроме воспалительных процессов в дальнейшем могут давать осложнения и вызывать нейросенсорную тугоухость.
Из других причин, вызывающих заболевания уха следует отметить о повышенной функции желез слухового прохода, в результате которой, при неправильной гигиене, может возникнуть серная пробка.
Токсичным действием на ухо обладают некоторые лекарственные препараты (антибиотики аминогликозиновой группы).
Ещё часто встречающимися являются травмы уха: механические (ушиб, удар, укус), термические (высокие и низкие температуры), химические (кислоты, щелочи), акустические (кратковременное или длительное воздействие на ухо сильных звуков), вибрационные (из-за воздействия вибрационных колебаний, производимых различными механизмами), баротравма (при изменении атмосферного давления). Также причинами поражений уха могут быть инородные тела (чаще всего у детей, когда они заталкивают себе пуговицы, шарики, камушки, горошины, бумагу и другое; реже у взрослых – обломки спичек, кусочки ваты, насекомые).
Ещё к причинам можно отнести генетические мутации, в результате чего возникают врожденные аномалии развития слухового аппарата.
Серная пробка
Скопление ушной серы в наружном слуховом проходе, достаточно распространенное состояние, с которыми встречаются взрослые. В норме сера необходима, но когда ее слишком много происходит закупорка слухового прохода, человек жалуется на снижение слуха, заложенности в ушах, шум, головокружение.
Основной причиной повышенной выработки серы в ушных раковинах считается нарушения в работе серных желез. Спровоцировать такое состояния могут некоторые заболевания (экзема, отит, атеросклероз) или неправильный уход за ушной раковиной.
Выявить серную пробку можно при помощи отоскопии. Ее удаление должно проводится врачом. В зависимости от консистенции серной пробки, ее количества, врач может назначить промывание ушной раковины или удаления пробки при помощи специальных инструментов. Многие не считают серную пробку чем-то серьезным и пытаются самостоятельно ее извлечь из уха, используя различные подручные средства. Такие манипуляции в домашних условиях могут привести к травмированию барабанной перепонки, вторичному инфицированию. Удаление серной пробки должно проводится только врачом отоларингологом.
Прогноз
Ушной шум в составе какого-либо заболевания может быть навязчивым и отрицательно влиять на качество жизни. При большинстве заболеваний прогноз для полного выздоровления неблагоприятен.
Последствия и осложнения
Наиболее частым осложнением тинникуса считаются депрессивные расстройства. Депрессия и шум являются коморбидными (связанными между собой) заболеваниями и идут в причинно-следственной связи и всегда в сочетании. При стойком шуме, не поддающемся лечению, постепенно появляется раздражительность, усталость, нарушается сон и в конце концов возникает депрессивное расстройство. С другой стороны, сам шум может быть проявлением депрессивного состояния у человека.
Если причиной болей и шума в ухе является опухоль, то самым страшным последствием является летальный исход. Возможна также частичная или полная потеря слуха. Это осложнение может быть необратимым при определенном диагнозе.
При болезни Меньера неуклонно прогрессирует снижение слуха, вплоть до полной его потери. При выработке большого количества эндолимфы возникает водянка лабиринта, которая влечет разрывы перепончатого лабиринта и паралич вестибулярного органа.
Профилактика
Для профилактики такого неприятного симптома как «субъективный шум» необходимо:
- Внимательно относиться к органу слуха. Постоянное шумовое воздействие (строительные и ремонтные работы, автомобильное движение, громкая музыка) не только отрицательно воздействуют на нервную систему, усиливая раздражительность и агрессивность, но и вызывают тугоухость и сопряженный с ней тинникус. Важно воздействие шума не только в дневное время, но и ночью. Люди во время сна реагируют на шум не одинаково. Дети просыпаются от шума в 50 дБ, а для взрослых достаточно 30 дБ. Особенно чувствительны к шуму ночью женщины, поскольку имеют короткий цикл сна, а также частые переходы от глубокого сна к поверхностному. Исследования показали, что шум отрицательно влияет на все стадии сна. Если шум в комнате 50 дБ время засыпания увеличивается (это может быть час и более), а сам сон поверхностный, не приносит подложенного чувства отдыха, после пробуждения человек чувствует усталость. Уровень шума в комнате днем не должен быть более 60 дБ, а ночью — 30.
Если невозможно по каким-то причинам уменьшить громкость приемника или телевизора, старайтесь отойти от него — дистанция даже в полметра снижает вредное воздействие на организм. - Применять средства защиты при работе, связанной с шумом. Однократное воздействие 80 дБ шума не длительное время не является угрозой для слуха, но при постоянном воздействии такого уровня обязательно применение средств защиты. Существует много моделей противошумных вкладышей (беруши), соответствующих стандартам ГОСТ.
- Минимизация действия чрезмерной громкости. При прослушивании музыки в наушниках следите за тем, чтобы она играла не громко. Нельзя слушать музыку в наушниках в метро, поскольку это дает двойную нагрузку на органы слуха.
- Ограничение использование ототоксических препаратов.
- Исключить травматизацию наружного прохода уха металлическими предметами, стараться не проталкивать серу к барабанной перепонке при использовании ватных палочек.
- По возможности избегать стрессовых ситуаций и чрезмерных физических нагрузок.
- Своевременно лечить заболевания ЛОР-органов, являющиеся ведущей причиной.
- При появлении шума старайтесь ограничить кофеин содержащие напитки и избегать употребления алкоголя, поскольку они усиливают его.
- Не злоупотреблять солью, которая задерживает воду. Излишняя жидкость деформирует отделы внутреннего уха, что сопряжено с риском появления заложенности и ушного шума.
- Нормализовать сон и его длительность.
- Уделить внимание аутотренингу.
Диета
Специальной диеты не существует. Питание больных определяется основным заболеванием. Например, при атеросклерозе и гипертонической болезни показана Диета 10-й стол , Диета при атеросклерозе сосудов или Диета при гипертонии . При болезни Меньера проводится коррекция в питании. С целью дегидратации рекомендуется Бессолевая диета с ограничением или без ограничения жидкости.
- https://gb4miass74.ru/bolezni/ushej.html
- https://sopli.net/bolezni-uha-cheloveka/
- https://uhoonline.ru/simptomatika/bol-v-uhe/pochemu-bolit-uho-i-chto-delat
- https://aif.ru/health/life/chernovik_ot_10_02_2020_15_52_evgeniya_belanovskaya
- https://medside.ru/shum-v-ushah-zvon-v-ushah-tinnitus
- https://www.polyclin.ru/articles/zabolevaniya-ushei/